FILL THE WORLD with DEMENTIA-FRIENDLY COMMUNITIES
TOYOTA FOUNDATION RESEARCH PROJECT
- …

FILL THE WORLD with DEMENTIA-FRIENDLY COMMUNITIES
TOYOTA FOUNDATION RESEARCH PROJECT
- …


認知症ケアの歴史を振り返る
日本の認知症ケアのこれまでの歩み
井口健一郎
社会福祉法人小田原福祉会 理事
特別養護老人ホーム 潤生園 施設長
神奈川県認知症ケア専門士会 理事
2012年、厚生労働省認知症施策検討プロジェクトチームが、「今後の認知症施策の方向性について」と題した報告書をまとめました。その中に次の一文があります。
「かつて、私たちは認知症を何も分からなくなる病気と考え、徘徊や大声を出すなどの症状だけに目を向け、認知症の人の訴えを理解しようとするどころか、多くの場合、認知症の人を疎んじたり、拘束するなど、不当な扱いをしてきた。今後の認知症施策を進めるに当たっては、常に、これまで認知症の人々が置かれてきた歴史を振り返り、認知症を正しく理解し、よりよいケアと医療が提供できるように努めなければならない」。
施策策定の当事者である厚労省が、こうした深い反省の意を示すことは極めてまれなことではないでしょうか。認知症を社会や介護現場がどのように捉えてきたのか、認知症ケアの歴史を振り返ります。
1960年~70年代の認知症ケア
日本に認知症に関する西洋の医学的知見が入ってきたのは明治時代とされており、当初は「痴狂」と訳されていました。その後、2004年に「認知症」に改まるまでは、「痴呆」「老耄性痴呆」との呼び方がなされてきました。つまり、「認知症」と称されるようになったのはつい最近のことなのです。
わが国の高齢者福祉・介護に関わる社会福祉施策は1963年に公布された老人福祉法から始まります。同法において、介護の機能を持たない「養護ホーム」「軽費老人ホーム」と、介護の機能を持つ「特別養護老人ホーム」の3施設が体系化されました。
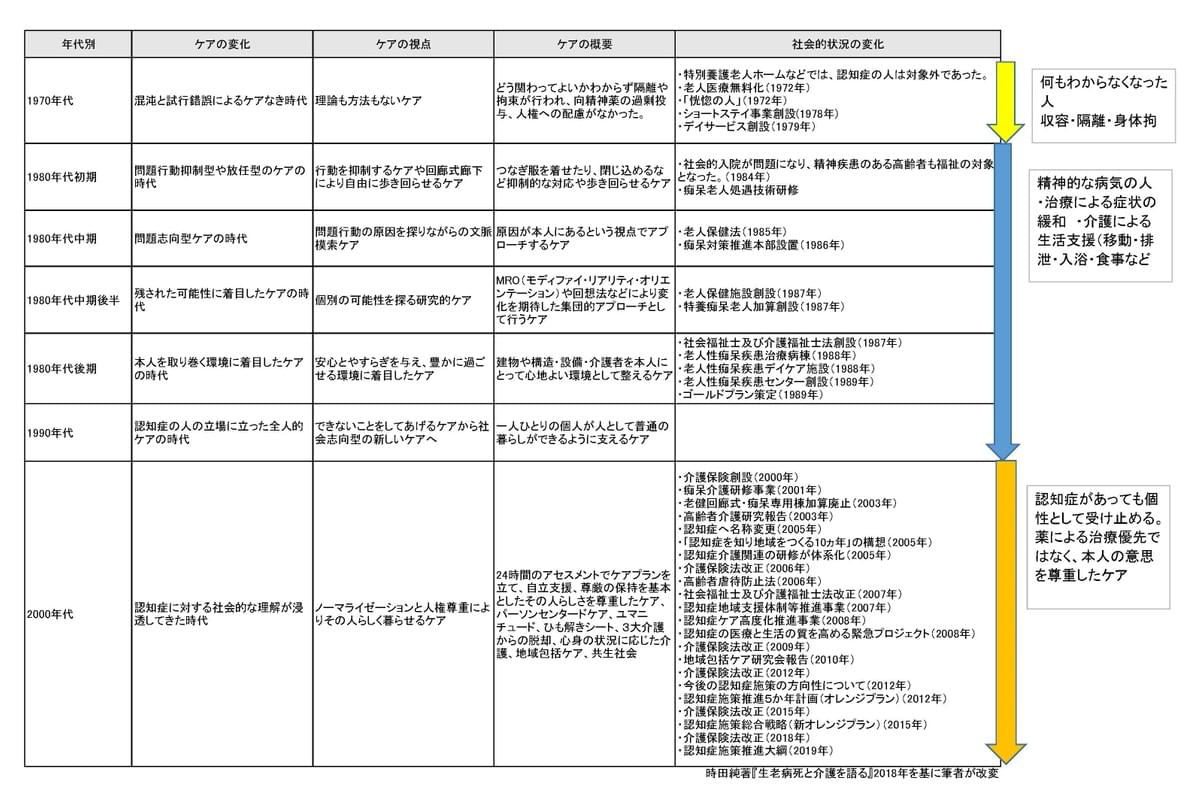
1960年代から70年代の日本の介護は、食事、排泄、入浴の3大介護が中心でした。時間通りに動く集団的ケアのなかで、認知症の人のBPSDは問題行動とされ、精神病院や老人病院、特別養護老人ホームがその受け皿となっていました。このころは、BPSDに対して、身体拘束や投薬による抑制が「当たり前」に行われており、介護者自身もそのケアのあり方に対して疑いをもたれていない時代でした(図表1)。
当時の様子を描いたものに『恍惚の人』(有吉佐和子)という小説があります。1972年に出版されたベストセラーで映画化やドラマ化もされましたが、介護者の視点から描かれたものであるため、「認知症の人は何もわからない人、怖い人」という誤ったイメージを広めたという意見もあります。これが当時の認知症に対する一般的な認識だったのです。
また、「身内の恥は自分の恥」という風潮の中、家庭内労働として介護を担った多くの女性が、悲痛な叫びを声に出せずに押し殺している現実を社会に知らしめることにもなりました。なお、1980年に、認知症の人への誤解と偏見の中で「呆け老人を抱える家族の会(現・公益社団法人認知症の人と家族の会)」が発足されました。
1980~90年代の認知症ケア
1980年代は手探りで、新しい認知症ケアのあり方を模索し始めた時代です。生活の場である特別養護老人ホームを中心に、問題行動の原因を探りながら生活環境を整備するなど、薬や抑制によらないケアへの取り組みが始められました。
たとえば、神奈川県で初めて重度痴呆棟を開設した潤生園では、140項目の知能テストを行って、似た気質の人が小単位で生活する環境調整をはじめ、生活リズムが崩れている認知症の人の生活リズムを整えるMRO(Modify Reality Orientation)や、回想法等により変化を促す集団的アプローチなど、生活をベースとした研究が行われていました。また「ぼけさんは仏様」という職員教育用の冊子を作成し、職員の人的環境が認知症の高齢者のQOLに大きく影響することを伝えました。
1980年代後半から、北欧のグループホームが注目され、ユニットケアなども評価されるようになり、環境面に関する研究が多くなされました。グループホームや宅老所の取り組みが増えると同時に、先駆的な介護事業者や研究者が北欧の尊厳を支える個別ケアを学び、これが日本の認知症ケアの水準の向上につながりました。
90年代以降の認知症研究では、認知症疾患には中核症状があり、それゆえにBPSDという周辺症状が現れるという考え方も普及し始めました。「パーソン・センタード・ケア」の考え方が、日本に紹介されたのもこの頃です。本人の内的世界を理解するケアへと方向転換がなされ、建物や構造・設備・介護者を本人にとって心地良い環境として整えるケアへと発展していきました。
1994年に策定された「新ゴールドプラン」では、①利用者本位・自立支援、②普遍主義、③総合的サービスの提供、④地域主義――が掲げられ、在宅や住み慣れた地域での生活の継続を重視し、生活面、健康面からアセスメントして、24時間365日のケアプランの計画、実施、評価を行う全人的ケアの時代、高齢者の自立支援を基本理念とする介護保険へと移行されます。
この自立支援の考え方は、「できないことをしてあげる」というお仕着せの介護から、「自立を支える、自己決定の場面を支える」という社会志向型のケアへの転換でした。1999年に策定された「ゴールドプラン21」にも「痴呆症高齢者支援対策の推進~高齢者が尊厳を保ちながら暮らせる社会づくり」と認知症高齢者施策が項目として挙げられています。
2000年代の認知症ケア
2000年の「介護保険法」施行により、高齢者は主体的な権利を持つ「契約者」とみなされるようになり、自立とともにその権利擁護も重視されるようになりました。権利擁護の観点で、厚生労働省は「身体拘束ゼロ作戦推進会議」を開催し、『身体拘束ゼロへの手引き』を取りまとめました。本手引きには、「身体拘束は人権擁護の観点から問題があるだけでなく、高齢者のQOLを根本から損なう危険性を有している。身体拘束によって、高齢者の身体機能は低下し、寝たきりにつながるおそれがある。さらに人間としての尊厳も侵され、時には死期を早めるケースも生じかねない」と記されています。
2000年代に入ってからは認知症施策がさらに推進されます。学術界では「痴呆ケア会議」、研究機関として「高齢者痴呆介護研究・研修センター」が創設され、「センター方式」など認知症の人をアセスメントするツールも開発されました。
制度面では、「高齢者虐待防止法」の制定、また介護保険には新たなサービス類型として、「地域密着型サービス」「小規模多機能型居宅介護」「ユニット型特養」などが整備されました。また、2005年に「認知症ケア専門士」や「認知症看護認定看護師」、2006年には「認知症専門介護福祉士」など、専門家の資格も整備され始めました。さらに2007年に大きな変化がありました。それは「社会福祉士及び介護福祉士法等の一部を改正する法律」によります。
この改正には「介護保険制度の導入や障害者自立支援法の制定等により、認知症の介護など従来の身体介護にとどまらない新たな介護サービスへの対応が求められている」「個人の尊厳の保持、認知症等の心身の状況に応じた介護、福祉サービス提供者、医師等の保健医療サービス提供者との連携について新たに規定するなど、義務規定を見直す」という背景があり、介護福祉士の介護の定義を「入浴・排泄・食事・その他の世話」から「心身の状況に応じた介護」へと変更しています。
現在のケアの哲学と思想
介護現場の工夫や行政の施策などから認知症ケアを足早に振り返りましたが、2000年代からは、24時間のアセスメントでケアプランを立て、認知症の人がその人らしい暮らしが営めるよう支えるノーマライゼーションの思想や権利擁護、尊厳を守り自己決定及び自立支援の追求等々、認知症ケアは人権を尊重する思想が中心になっていきます。
それは具体的には、認知症ケアの主題が、当事者の生活と直接かかわる介護職員、看護職員らがアセスメントに基づき、当事者の価値観、人生観を尊重しながら、文脈に合わせてケアを紡いでいくナラティブな実践的ケアおよび教育、倫理課題への解決へ移行しています。
これまでわが国では、障害者の人権運動については、当事者や家族が積極的に行ってきた歴史がありますが、高齢者の問題は高齢者自身が声を挙げることはほとんどなく、中でも認知症については、「隠す」風潮が強くありました。しかし現在では、若年性認知症の方をはじめ、高齢者自らが認知症であることをカミングアウトするなど、社会に発信し始めています。
私たち人間は、生理的欲求のみで生きているわけではなく、人とのつながり・関係性のなかで生きています。人間には個別性があるため、事例を積み重ね多様な人間像を理解することが、認知症の人の生活を支えるケアプランナー、ケアワーカーには欠かせない研鑽となります。認知症のある人が私たちに語り掛けているもの、それは人間とは何か、生きるとは何かという究極の問いかもしれません。
認知症ケアは人権問題として捉える必要がある
認知症そのものに身体的な痛みはありません。認知症の問題は生活のしづらさなど、暮らしや社会生活にさまざまな困難が生じるということです。いうなれば人生そのものの問題であり、認知症がある方の人生を支える生活支援こそが「認知症ケア」と言っても過言ではありません。
「キュア」から「ケア」へ、「生きること」を支える福祉マインドが認知症ケアのカギとなります。人生100年時代に高齢社会を「幸齢社会」へパラダイムシフトするには、「尊厳の保持」「自立支援」を改めて人権問題として見つめていく必要があります。
この「尊厳」を語るうえでの前提条件の1つは「存在への肯定」「自尊感情をもって生きていくことを肯定する」ことです。すなわち、たとえ認知症であっても、生きることに価値がある、意味があることを訴えていくことにほかなりません。認知症のある人が直面しているのは、自覚しているかどうかはともかく「スピリチュアルペイン」であると捉えることができます。そして、「スピリチュアルペイン」に対しては、他者との関係性の中で、価値観を充足させることによって、安心と安穏を得ることができるのです。
健常者だろうが認知症の人であろうが、人は自分が安心できる環境で、自分の思い描いた通りの自分の認識で生きていきたいと願います。しかしながら、認知症の人が抱えている問題は、病識がない、話の辻褄が合わない、周囲との違和感がある、自分自身の確かさがゆらぐ、自分自身が信じられない、といった状況の中に身を置いて、生きる不安と孤独と恐怖を感じながら生きなければならないことです。認知症を治療する薬もない中、不可逆的に認知機能が低下していくことを宣告されれば、誰しもが不安や恐怖に襲われることは当然でしょう。
介護とは「人間に対するケア」です。認知症介護の実践者は、当事者の辻褄が合わないことやそのために起こる不安、焦燥感、苛立ちに伴走します。具体的には、本人の目線から物事を見渡し、当事者の抱える生活上の課題について丁寧に向き合い、本人の気持ちを代弁し、周りの人が理解できるようにつなげ、本人が自尊感情をもって生きてゆくことを最後まで支える行為です。
病気を理解したうえでさまざまな感情を理解することが大切なのです。「生きているのがもう嫌だ」と苦しみながら生きる人に対して、私たちがどうサポートするかが最も大切です。
メタメッセージを読み取ることの必要性
認知症における機能障害については、本人の身体症状(体感、熱感、疼痛、残尿感、空腹感、便意、体調不良等)を把握しづらいことが特徴として挙げられます。しかし、例えば行動・心理症状が増悪している場合、それは「現在のケアが適切でない」というアウトプットであり、いわば「メタメッセージ」が示されていると理解することができます。
つまり、目の前の認知症の人の振る舞いが脳の変化から起こっているのか、心理感情なのか、生体感情なのか、環境なのか、体調なのか、性格や価値観が影響しているのかを把握することが重要となります。精神行動の多くは、体調との相関が高いとのデータもあります。BPSDや周辺症状という言葉に振り回されず、その人の隠されたメタメッセージを読み取ることが、生活を支える専門職の役割となります。
また、認知症は安易に薬に頼るわけにはいきません。過鎮静や、運動機能の低下、興奮、激昂、幻覚や妄想、食欲不振、ストレスなどの原因になることもあります。「認知症疾患診療ガイドライン2017」では、薬剤が認知症の原因の2~12%と推測し、「高齢者の安全な薬物療法ガイドライン2015」ではベンゾジアゼピン系の使用により、せん妄、認知機能低下、認知症発症との関連があると報告され、薬剤起因性老年症候群のリスクについて警鐘を鳴らしています。
日本流のケアメソッド
前述の「認知症疾患診療ガイドライン」では認知機能の改善と生活の質(QOL:Quality of Life)の向上を目的として、薬物療法・非薬物療法を組み合わせて行うとし、①身体疾患の有無、②薬剤性の精神症状、③ケアの質、④生活環境――の評価を求めています。
近年、非薬物療法によるケアには、さまざまなメソッドが登場しています。代表的なもので言えば、「ユマニチュード」「コウノメソッド」「バリデーション」「パーソン・センタード・ケア」「ナラティブベースドケア」「紐解きシート」「タクティールケア」「音楽療法」「回想法」「KOMI理論」「ICF、マズローの欲求段階説をベースとした介護過程の展開」などです。
さまざまなメソッド、ツールを取り入れ、ケアを向上していくことは大切ですが、ブームで終わってしまうことが多いように感じます。現場で日常的に実践できるケアに定着することにより、初めて成功といえるのではないでしょうか。
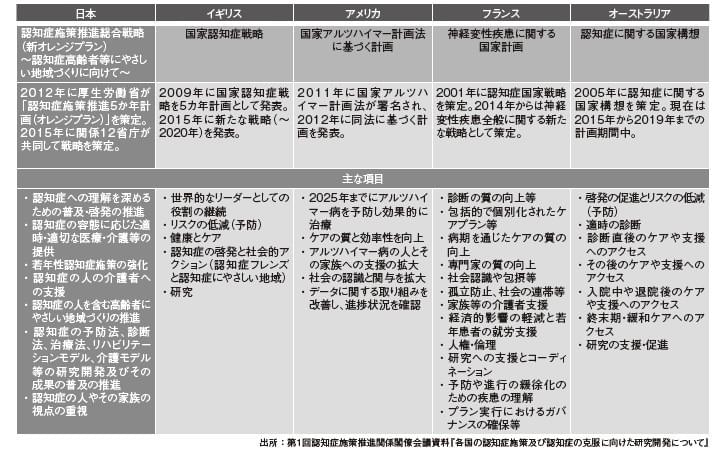
また、海外から輸入しても、文化や風習が違う日本ではそのまま有用なケアになるとは限りません。日本は、西欧のような要素還元主義的な考え方や、心身二元論による個人の内面は周囲の環境から独立した存在であるとする捉え方、また、自分の人生は自分が責任をもち、自立して生きることを良しとする個人主義等々の思想に拠っていません。家族や世間などの血縁、地縁と調和し、関係性のなかに自己を規定し、そのなかで価値を見出すという考え方の人が多いように感じます。そのため、日本の認知症の人に対するアセスメントは、個人の価値観とともに、本人と家族や社会との関係性など、構造的にとらえることが必要不可欠になります(図表2)。
オランダでは、環境面をすべて認知症の人向けにつくり上げた「認知症の村」があります。以前、オランダの公務員の方が潤生園の小規模多機能型施設や特養に実習に来られた際に、「認知症の人はどこですか?」と尋ねられたことがあります。「ここにいる人のほとんどですよ」と伝えると大変驚かれました。認知症の人は、叫ぶ、歩き回るという行動が常時であると思い込んでいたからです。
日本の介護現場は、認知症高齢者を特別視せず、インクルージョンしていることが特徴の1つでもあります。また、介護職員は、認知症高齢者に対する声かけや接し方のスキルが卓越しています。医療が標準化によって質を高めてきたのに対し、介護・看護は関係性の構築による個別化によって、サービスの質を高めてきたと言えます。
PROFILE
井口健一郎
いぐち・けんいちろう●大学院卒業後、小学校教員を経て2009 年社会福祉法人小田原福祉会に入職。介護教員、社会福祉士、介護福祉士、介護支援専門員。認知症ケア専門士、日本介護福祉士会 介護職種の技能実習指導員講習テキスト検討委員、桜美林大学非常勤講師、和泉短期大学非常勤講師、かながわ福祉サービス振興会 介護・生活支援ロボット活用研究会委員、FMおだわらパーソナリティ。
図表1 認知症ケアの歴史

図表2 各国の認知症施策

© 2019